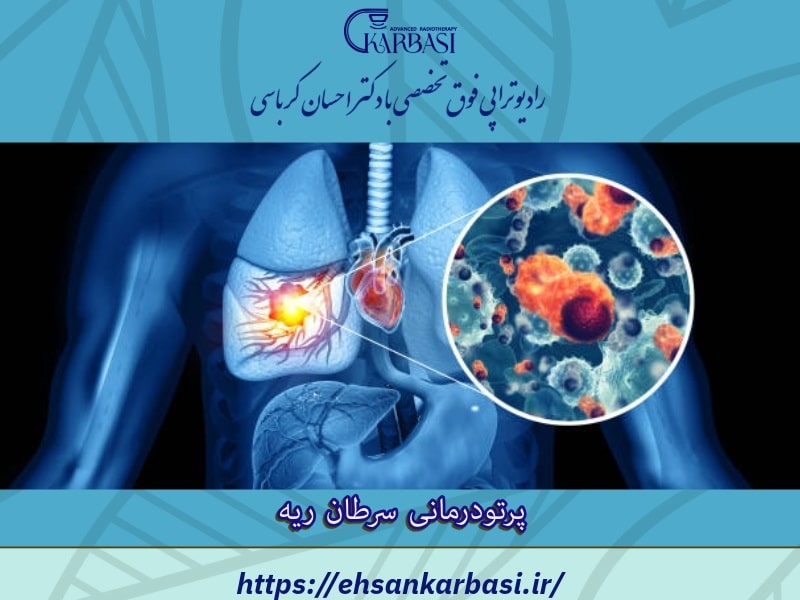
- درمان سرطان ریه سلول غیر کوچک
- نحوه درمان سرطان ریه سلول غیر کوچک یا NSCLC
- عمل جراحی برای درمان سرطان ریه سلول غیر کوچک
- رادیوتراپی یا پرتودرمانی برای درمان سرطان ریه سلول غیر کوچک
- درمان سرطان ریه سلول غیر کوچک با دارو
- مشکلات سرطان ریه سلول غیر کوچک
- درمان سرطان ریه سلول غیر کوچک بر اساس مرحله یا استیج
- درمان متاستازهای مغزی
- مراقبت تسکینی و حمایتی
- رمیسیون و احتمال عود
درمان سرطان ریه سلول غیر کوچک
در این مطلب در مورد انواع روش های مختلف درمان سرطان ریه سلول غیر کوچک (NSCLC) آشنا خواهید شد.
برای مشاهده بخش مورد نظر از منو استفاده کنید.
نحوه درمان سرطان ریه سلول غیر کوچک یا NSCLC
در درمان سرطان ریه سلول غیر کوچک، انواع مختلف پزشکان از رشته های مختلف با هم در تعاملند تا یک برنامه درمانی جامع برای بیمار ایجاد کنند. به این گروه پزشکان، تیم چند تخصصی MDT می گویند. تیم های مراقبت از سرطان شامل انواع دیگر متخصصان مراقبت های بهداشتی، مانند دستیاران پزشک، پرستاران، پرستاران سرطان شناسی، مددکاران اجتماعی، داروسازان، مشاوران، متخصصان تغذیه و غیره هستند.
گزینه ها و توصیه های درمانی به عوامل مختلفی از جمله نوع و مرحله سرطان، عوارض جانبی احتمالی، ترجیحات و سلامت کلی بیمار بستگی دارد. زمانی را برای آشنایی با همه گزینه های درمانی خود اختصاص دهید و حتماً در مورد مواردی که برای تان نامشخص هستند پرسش کنید.
با پزشک خود در مورد نحوه هر درمان و آنچه می توانید در حین دریافت درمان انتظار داشته باشید صحبت کنید. این نوع گفتگوها “تصمیم گیری مشترک” نامیده می شود. تصمیم گیری مشترک زمانی است که شما و پزشکان تان با هم در تعامل هستید تا درمان هایی را انتخاب کنید که برای شما مناسبتر باشد. تصمیم گیری مشترک به ویژه برای سرطان ریه سلول غیر کوچک مهم است زیرا گزینه های درمانی مختلفی وجود دارد.
انواع متداول درمان های مورد استفاده برای سرطان ریه سلول غیر کوچک در ادامه توضیح داده شده است و به دنبال آن طرح های درمانی متداول به تفکیک مرحله شرح داده شده است. برنامه درمانی شما همچنین شامل درمان علائم و عوارض جانبی هم می باشد. برای اطلاع از علائم سرطان ریه کلیک کنید.
عمل جراحی برای درمان سرطان ریه سلول غیر کوچک
هدف از جراحی، برداشتن کامل تومور ریه و غدد لنفاوی مجاور در قفسه سینه است. تومور باید همراه با مقداری از بافت سالم اطراف (حاشیه سالم) برداشته شود. “حاشیه سالم یا حاشیه منفی” به این معنی است که وقتی آسیب شناس (پاتولوژیست)، حاشیه محل برش جراحی را بررسی می کند، هیچ سلول سرطانی در آن یافت نشود. انکولوژیست جراحی، پزشکی است که در درمان سرطان با استفاده از جراحی تخصص دارد. جراح قفسه سینه برای انجام جراحی سرطان ریه به طور ویژه آموزش دیده است.
انواع جراحی زیر ممکن است برای درمان سرطان ریه سلول غیر کوچک استفاده شود:
- لوبکتومی. ریه ها دارای 5 لوب است که 3 لوب در ریه راست و 2 عدد در ریه چپ قرار دارد. لوبکتومی برداشتن کل لوب ریه است. در حال حاضر تصور می شود که این روش موثرترین نوع جراحی است، حتی زمانی که تومور ریه بسیار کوچک است. کارآزمایی های بالینی برای بررسی اینکه آیا جراحی های کوچک تر نتایج مشابهی برای تومورهای ۲ سانتی متری یا کوچک تر دارند، در حال انجام است.
- برش گوه ای یا وج. اگر جراح نتواند کل لوب ریه را بردارد، می تواند تومور را همراه با حاشیه ای از بافت سالم اطراف، خارج کند.
- سگمنتکتومی. زمانی که برداشتن کل لوب ریه مقدور نباشد، می توان از این روش جراحی نیز استفاده کرد. در سگمنتکتومی، جراح تنها بخشی از ریه که سرطان در آن ایجاد شده را برمی دارد. به طور معمول در حین سگمنتکتومی، بافت ریه و غدد لنفاوی بیشتری در مقایسه با برش گوه ای در حین سگمنتکتومی برداشته می شوند.
- پنومونکتومی. اگر تومور نزدیک به مرکز قفسه سینه باشد، جراح ممکن است مجبور شود کل ریه را خارج کند. پنومونکتومی خطرات بیشتری نسبت به لوبکتومی دارد و پزشک قبل از انجام این جراحی باید سلامت قلب و ریه های شما را در نظر بگیرد.
مدت زمان بهبودی پس از جراحی ریه به میزان برداشته شدن ریه و سلامت فرد قبل از عمل بستگی دارد. ورزش می تواند بخش مهمی از آمادگی برای پرتودرمانی ،جراحی و بهبودی پس از آن باشد. می تواند به پیشگیری یا تسکین عوارض جانبی کمک کند و زمان بستری شدن در بیمارستان را کوتاه کند. از پزشک خود بپرسید که چه نوع ورزشی برای شما توصیه می شود. در حالی که بسیاری از بیماران می توانند با خیال راحت به تنهایی ورزش کنند، برخی ممکن است نیاز داشته باشند با راهنمایی یکی از اعضای تیم مراقبت های بهداشتی ورزش کنند یا در یک برنامه توانبخشی سرطان شرکت کنند.
در حال حاضر بسیاری از این جراحی ها در مقایسه با گذشته کم تهاجمی هستند. قبل از جراحی، با تیم مراقبت های بهداشتی خود در مورد عوارض جانبی احتمالی جراحی خاصی که خواهید داشت صحبت کنید.
درمان های بیشتر را می توان قبل و بعد از جراحی برای کمک به کاهش خطر عود انجام داد.
درمان نئوادجوانت که به عنوان درمان اینداکشن نیز شناخته می شود، درمانی است که قبل از جراحی انجام می شود. این نوع درمان علاوه بر درمان تومور اولیه و کاهش خطر عود، برای کمک به کاهش وسعت جراحی نیز استفاده می شود.
درمان آدجوانت یا کمکی درمانی است که پس از جراحی انجام می شود و به قصد کاهش خطر عود بیماری و افزایش طول عمر بیمار انجام می شود.
این نوع از درمان کمکی مورد استفاده برای درمان سرطان ریه سلول غیر کوچک شامل پرتودرمانی و درمان های سیستمیک مانند شیمی درمانی، درمان هدفمند و ایمونوتراپی است. گاهی اوقات درمان های کمکی درمان هایی مانند شیمی درمانی و ایمونوتراپی را با هم ترکیب می کنند. در ادامه هر درمان به تفکیک شرح داده شده است.
رادیوتراپی یا پرتودرمانی برای درمان سرطان ریه سلول غیر کوچک
رادیوتراپی یا پرتودرمانی به بکارگیری اشعه ایکس یا ذرات دیگر با انرژی بالا برای از بین بردن سلول های سرطانی گفته می شود. اگر به پرتودرمانی نیاز دارید، به متخصصی به نام رادیوانکولوژیست مراجعه خواهید کرد. رادیوانکولوژیست پزشکی است که در انجام پرتودرمانی برای درمان سرطان تخصص دارد.
رایج ترین نوع پرتودرمانی، پرتودرمانی خارجی نام دارد که شکلی از پرتودرمانی است که در آن از یک دستگاه خارج از بدن اشعه داده می شود. یک برنامه پرتودرمانی معمولاً شامل تعداد معینی از جلسات است که در یک بازه زمانی معین انجام می شود و می تواند از چند روز تا چند هفته متفاوت باشد. همانند جراحی، پرتودرمانی را نیز نمی توان برای درمان سرطان های گسترده استفاده کرد. پرتودرمانی فقط آن دسته از سلول های سرطانی را که مستقیماً در مسیر پرتو قرار دارند، از بین می برد. رایج ترین نوع پرتودرمانی، پرتودرمانی با شدت تعدیل شده (IMRT) است.
در برخی افراد، تومورها به نوع خاصی از پرتودرمانی مانند رادیوتراپی استریوتاکتیک بدن (SBRT) نیاز دارند. در این نوع پرتودرمانی باید حتما از اسکن PET استفاده کرد تا دقیقاً مشخص شود که پرتو به کجا هدایت شود تا خطر آسیب به قسمت های سالم بدن کاهش یابد برخی از افراد مبتلا به NSCLC که در مرحله 1 بیماری هستند و به دلیل مشکل قلبی یا کهولت سن و … نمی توانند جراحی کنند را می توان به خوبی با رادیوتراپی استریوتاکتیک درمان کرد.
عوارض جانبی پرتودرمانی سرطان ریه برای افرادی که تحت پرتودرمانی قرار می گیرند، اغلب دچار خستگی و از دست دادن اشتها می شوند. اگر پرتودرمانی به گردن یا مرکز قفسه سینه تجویز شود، عوارض جانبی می تواند شامل گلودرد و اشکال در بلع باشد. اکثر عوارض جانبی بلافاصله پس از پایان درمان از بین می روند.
اگر پرتودرمانی سرطان ریه را تحریک یا ملتهب کند، ممکن است بیماران پس از پایان پرتودرمانی دچار سرفه، تب یا تنگی نفس شوند، که به آن پنومونیت پرتویی می گویند. اگر پنومونیت پرتویی خفیف باشد، نیازی به درمان ندارد و خود به خود برطرف می شود. اما اگر شدید باشد، ممکن است بیمار به درمان با داروهای استروئیدی مانند پردنیزون نیاز داشته باشد.
پرتودرمانی همچنین ممکن است باعث ایجاد زخم در بافت ریه در نزدیکی محل قرارگیری تومور اصلی شود. جای زخم معمولاً علائمی ایجاد نمی کند. با این حال، گاهی می تواند باعث سرفه دائمی و تنگی نفس شود. به همین دلیل، رادیوانکولوژیست ها با استفاده از سی تی اسکن قفسه سینه برای کاهش میزان در معرض قرار گرفتن بافت سالم ریه در مقابل اشعه به دقت برنامه ریزی می کنند.
درمان سرطان ریه سلول غیر کوچک با دارو
برنامه درمانی سرطان ریه سلول غیر کوچک ممکن است شامل داروهایی برای از بین بردن سلول های سرطانی باشد. دارو ممکن است از طریق جریان خون داده شود تا به سلول های سرطانی در سراسر بدن برسد. هنگامی که دارویی به این روش تجویز می شود، درمان سیستمیک نامیده می شود.
داروهای تزریقی از طریق یک لوله داخل وریدی (IV) که با استفاده از سوزن در ورید قرار داده می شود تجویز می شود. روش دیگر درمان سیستمیک، تجویز دارو به شکل خوراکی (قرص یا کپسول) است. اگر داروهای خوراکی برای شما تجویز شد، حتما از تیم مراقبت های بهداشتی خود در مورد نحوه مصرف و نگهداری ایمن آنها بپرسید.
انواع درمان های دارویی مورد استفاده برای سرطان ریه سلول غیر کوچک عبارتند از:
- شیمی درمانی
- درمان هدفمند
- ایمونوتراپی
هر یک از این نوع درمان ها در ادامه با جزئیات بیشتری مورد بحث قرار گرفته است. یک فرد ممکن است یک نوع دارو را در یک زمان یا ترکیبی از داروها را به طور همزمان دریافت کند. داروها همچنین می توانند به عنوان بخشی از یک برنامه درمانی که شامل جراحی و یا پرتودرمانی است، تجویز شوند.
داروهای مورد استفاده برای درمان سرطان به طور مداوم در حال ارزیابی هستند. مشورت با پزشک خود اغلب بهترین راه برای آگاهی از داروهای تجویز شده برای شما، هدف آنها و عوارض جانبی یا تداخلات احتمالی آنها با سایر داروها است. همچنین مهم است که در صورت مصرف هرگونه دارو یا مکمل دیگر با پزشک خود را مطلع سازید. داروهای گیاهی، مکمل ها و سایر داروها می توانند با داروهای سرطان تداخل داشته باشند و باعث عوارض جانبی ناخواسته یا کاهش اثربخشی شوند. با کمک پایگاه های اطلاعاتی دارویی قابل جستجو، درباره نسخه های خود بیشتر اطلاعات کسب کنید.
شیمی درمانی
شیمی درمانی شامل استفاده از داروها برای از بین بردن سلول های سرطانی است که معمولاً با جلوگیری از رشد، تقسیم و ساخت سلول های بیشتر سلول های سرطانی انجام می شود. نشان داده شده است که شیمی درمانی طول و کیفیت زندگی افراد مبتلا به سرطان ریه را در تمام مراحل بهبود می بخشد.
یک برنامه شیمی درمانی، معمولاً شامل تعداد مشخصی از چرخه های درمانی در یک بازه زمانی معین است. نوع سرطان ریه شما، مانند آدنوکارسینوما یا کارسینوم سلول سنگفرشی، بر داروهایی که برای شیمی درمانی توصیه می شوند، تأثیر می گذارد. هنگامی که شیمی درمانی کمکی پس از جراحی انجام می شود، معمولاً دوره درمان نسبت به افرادی که سرطان ریه مرحله 4 دارند، کوتاهتر است.
داروهای رایجی که برای درمان سرطان ریه استفاده می شوند شامل 2 یا 3 دارو با هم یا یک دارو به تنهایی است. برخی از داروهای رایج عبارتند از:
- کربوپلاتین
- سیس پلاتین
- Docetaxel) Taxotere)
- اتوپوزید
- جمسیتابین (جمزار)
- Nab-paclitaxel) Abraxane)
- پاکلیتاکسل (تاکسول)
- پمترکسد (Alimta)
- Vinorelbine) Navelbine)
شیمی درمانی همچنین ممکن است به سلول های سالم بدن از جمله سلول های خونی، سلول های پوست و سلول های عصبی آسیب برساند. عوارض شیمی درمانی به فرد و دوز مصرفی بستگی دارد، اما می تواند شامل خستگی، تعداد کم سلول های خونی، خطر عفونت، زخم های دهان، حالت تهوع و استفراغ، از دست دادن اشتها، اسهال، بی حسی و گزگز در دست ها و پا و ریزش مو باشد. برخی از درمان های شیمی درمانی سرطان ریه باعث ریزش موی قابل توجهی نمی شوند. انکولوژیست پزشکی شما اغلب می تواند داروهایی را برای کمک به کاهش بسیاری از این عوارض تجویز کند. تهوع و استفراغ نیز اغلب قابل اجتناب است. در بسیاری از موارد، عوارض جانبی پس از پایان درمان از بین می روند.
درمان هدفمند
درمان هدفمند درمانی است که ژن ها، پروتئین ها یا محیط بافتی خاص سرطان را هدف قرار می دهد که به رشد و بقای سرطان کمک می کند. این نوع درمان از رشد و گسترش سلول های سرطانی جلوگیری و آسیب به سلول های سالم را محدود می کند.
همه تومورها اهداف یکسانی ندارند. برای یافتن موثرترین روش درمان، پزشک ممکن است آزمایش هایی را برای شناسایی ژن ها، پروتئین ها و سایر عوامل در تومور انجام دهد. برای برخی از سرطان های ریه، پروتئین های غیرطبیعی در مقادیر غیرعادی زیادی در سلول های سرطانی یافت می شوند. این به پزشکان کمک می کند تا در هر زمان که ممکن است بیمار را با موثرترین روش درمان کنند. علاوه بر این، مطالعات تحقیقاتی برای یافتن اطلاعات بیشتر در مورد اهداف مولکولی خاص و درمان های جدید برای آنها ادامه دارد.
درمان با درمان هدفمند برای سرطان ریه سلول غیر کوچک به سرعت در حال تغییر است. درمان های هدفمند جدید در حال حاضر در آزمایشات بالینی در حال مطالعه هستند. با پزشک خود در مورد گزینه های اضافی که ممکن است در دسترس شما باشد صحبت کنید.
به طور کلی، درمان های هدفمند برای سرطان ریه سلول غیر کوچک عبارتند از:
مهارکننده های گیرنده فاکتور رشد اپیدرمی (EGFR). حدود 10 تا 15 درصد از تمام سرطان های ریه EGFR مثبت هستند. محققان دریافته اند که داروهایی که جهش های خاص EGFR را مسدود می کنند ممکن است برای متوقف کردن یا کند کردن رشد سرطان ریه (زمانی که سلول های سرطانی دارای جهش خاص EGFR هستند) موثر باشند:
- آفاتینیب (Gilotrif)
- داکومیتینیب (Vizimpro)
- ارلوتینیب (Tarceva)
- Gefitinib (Iressa)
- اوزیمرتینیب (Tagrisso)
داروهایی که اگزون 20 EGFR را هدف قرار می دهند. برخی افراد تغییر خاصی در ژن EGFR در اگزون 20 دارند. این داروها insertion20exon EGFR نامیده شده و به عنوان دومین خط درمان تایید شده اند:
- آمیوانتاماب (ریبروانت)
- موبوکرتینیب (Exkivity)
داروهایی که جهش های HER2 را هدف قرار می دهند. جهش های گیرنده 2 فاکتور رشد اپیدرمی (HER2) به رشد و گسترش سلول های سرطانی کمک می کند. جهش HER2 در 1% تا 4% موارد NSCLC یافت شده است. یک دارو برای هدف قرار دادن جهش های HER2 در افرادی که قبلاً یک درمان سیستمیک دریافت کرده اند، تأیید شده است:
- Fam-trastuzumab deruxtecan-nxki (Enhertu)
مهارکننده های لنفوم کیناز آناپلاستیک (ALK). ALK پروتئینی است که بخشی از فرآیند رشد سلولی است. در صورت وجود، این به رشد سلول های سرطانی کمک می کند. مهارکننده های ALK به توقف این فرآیند کمک می کنند. تغییرات در ژن ALK در حدود 4 درصد از افراد مبتلا به سرطان ریه سلول غیر کوچک مشاهده می شود. داروهای زیر در حال حاضر برای هدف قرار دادن این تغییر ژنتیکی در دسترس هستند:
- آلکتینیب (Alecensa)
- بریگاتینیب (Alunbrig)
- Ceritinib (Zykadia)
- کریزوتینیب (Xalkori)
- Lorlatinib (Lorbrena)
داروهایی که فیوژن ROS1 را هدف قرار می دهند. تغییرات نادر در ژن ROS1 به نام فیوژن ROS1 یا بازآرایی ROS1 می تواند باعث ایجاد مشکلاتی در رشد سلولی و تمایز سلولی شود. تمایز سلولی فرآیندی است که سلول ها برای تغییر از یک نوع سلول به سلول دیگر استفاده می کنند. فیوژن ROS1 در 1 تا 2 درصد افراد مبتلا به سرطان ریه یافت می شود. داروهایی که تغییرات ژن ROS1 را هدف قرار می دهند عبارتند از:
- Ceritinib (Zykadia)
- کریزوتینیب (Xalkori)
- انترکتینیب (Rozlytrek)
داروهایی که جهش های KRAS G12C را هدف قرار می دهند. KRAS G12C یکی از شایع ترین جهش های ژنتیکی است که در افراد مبتلا به سرطان ریه سلول غیر کوچک یافت می شود. حدود 20 تا 25 درصد افراد مبتلا به سرطان ریه دارای جهش KRAS هستند. دو دارو برای هدف قرار دادن جهش های KRAS G12C در خط دوم، پس از دریافت ایمونوتراپی به تنهایی یا همراه با شیمی درمانی تایید شده اند:
- آداگراسیب (کرازاتی)
- سوتوراسیب (Lumakras)
داروهایی که فیوژن NTRK را هدف قرار می دهند. این نوع تغییر ژنتیکی در طیف وسیعی از سرطان ها یافت می شود و باعث رشد سلول های سرطانی می شود. در سرطان ریه نادر است (کمتر از 1%). یک دارو برای هدف قرار دادن فیوژن NTRK تایید شده است:
- انترکتینیب (Rozlytrek)
- لاروترکتینیب (ویتراکوی)
داروهایی که جهش های BRAF V600E را هدف قرار می دهند. ژن BRAF پروتئینی می سازد که در رشد سلولی نقش دارد و می تواند باعث رشد و گسترش سلول های سرطانی شود. جهش های BRAF در 4 درصد موارد سرطان ریه سلول غیر کوچک یافت شده است. جهش های BRAF V600E را می توان با ترکیبی از داروهای زیر هدف قرار داد:
- دابارافنیب (تفینلار)
- ترامتینیب (مکینیست)
داروهایی که اگزون 14 MET را هدف قرار می دهند. پرش اگزون 14 MET یک جهش ژنتیکی است که در بیش از 3 درصد موارد NSCLC یافت می شود. داروهای تایید شده برای درمان پرش اگزون 14 MET عبارتند از:
- Capmatinib (Tabrecta)
- تپوتینیب (Tepmetko)
داروهایی که فیوژن RET را هدف قرار می دهند. تا 2 درصد از تمام موارد سرطان ریه سلول غیر کوچک فیوژن RET مثبت هستند. داروهای تایید شده برای هدف قرار دادن NSCLC فیوژن مثبت RET عبارتند از:
- پرالستینیب (گاورتو)
- سلپرکاتینیب (Retevmo)
درمان ضد رگ زایی. درمان ضد رگ زایی، فرایند رگ سازی در داخل تومور را متوقف می کند. از آنجایی که یک تومور برای رشد و گسترش به مواد مغذی وارد شده توسط رگ های خونی نیاز دارد، هدف از درمان های ضد رگ زایی، گرسنگی دادن به تومور است. داروهای ضد رگ زایی زیر ممکن است گزینه هایی برای سرطان ریه باشند:
- بواسیزوماب (آواستین، Mvasi)، در ترکیب با شیمی درمانی و آتزولیزوماب (Tecentriq)، یک داروی ایمونوتراپی (به زیر مراجعه کنید)
- راموسیروماب (کیرامزا)، همراه با داروی شیمی درمانی دوستاکسل
ایمونوتراپی (به روز رسانی 04/2023)
ایمونوتراپی از سیستم دفاعی طبیعی بدن برای مقابله با سرطان (با بهبود توانایی سیستم ایمنی بدن برای حمله به سلول های سرطانی) بهره می برد.
افرادی که با استفاده از ایمونوتراپی برای سرطان ریه سلول غیر کوچک تحت درمان قرار می گیرند، ممکن است درمان را در قالب تنها یک دارو، ترکیبی از داروهای ایمونوتراپی، یا ممکن است با ترکیب شیمی درمانی، دریافت کنند. هنگامی که سرطان ریه سلول غیر کوچک پیشرفته با یک درمان هدفمند قابل درمان نباشد، ایمونوتراپی به تنهایی یا به همراه شیمی درمانی اغلب درمان اولیه ارجح به شمار می رود.
روش های مختلفی وجود دارد که ایمونوتراپی می تواند از سیستم ایمنی بدن برای درمان سرطان استفاده کند.
داروهایی که مسیر PD-1 را مسدود می کنند. مسیر PD-1 ممکن است در توانایی سیستم ایمنی برای کنترل رشد سرطان بسیار مهم باشد. مسدود کردن این مسیر با آنتی بادی های PD-1 و PD-L1 رشد NSCLC را متوقف یا کند کرده است. داروهای ایمونوتراپی زیر این مسیر را مسدود می کنند و برای درمان NSCLC تایید شده اند:
- آتزولیزوماب (Tecentriq)
- دوروالوماب (Imfinzi)
- Cemiplimab-rwlc (Libtayo)
- Nivolumab (Opdivo)
- پمبرولیزوماب (کیترودا)
در موارد خاص، ایمونوتراپی ممکن است با شیمی درمانی مبتنی بر پلاتین، مانند Cemipilmab-rwlc یا Durvalumab ترکیب شود.
داروهایی که مسیر CTLA-4 را مسدود می کنند. مسیر ایمنی دیگری که ممکن است مورد هدف قرار گیرد مسیر CTLA-4 است:
- Ipilimumab (Yervoy). Ipilimumab در ترکیب با nivolumab تجویز می شود که مسیر PD-1 را مسدود می کند. این ترکیب را می توان با شیمی درمانی نیز استفاده کرد.
- ترملیموماب (Imjudo). ترملیموماب ممکن است همراه با دوروالوماب و شیمی درمانی تجویز شود. این ترکیب برای درمان NSCLC متاستاتیک بدون جهش هدفمند در ژنهای EGFR یا ALK استفاده میشود.
انواع مختلف ایمونوتراپی می توانند عوارض جانبی متفاوتی ایجاد کنند، اما به طور کلی، عوارض جانبی کمتر از شیمی درمانی است. عوارض جانبی ایمونوتراپی شامل واکنش های پوستی، علائم شبه آنفولانزا، اسهال، تنگی نفس ناشی از التهاب ریه و تغییرات وزن است. اگر یک مهارکننده PD-1/PD-L1 با یک مهارکننده CTLA-4 ترکیب شود، خطر عوارض جانبی مرتبط با ایمنی بیشتر است. با پزشک خود در مورد عوارض جانبی احتمالی ایمونوتراپی توصیه شده برای شما صحبت کنید.
مشکلات سرطان ریه سلول غیر کوچک
سرطان و درمان آن منجر به بروز علائم جسمانی و عوارض جانبی و همچنین پیامدهای عاطفی، اجتماعی و مالی می گردد. مدیریت همه این اثرات، مراقبت حمایتی نامیده می شود. این بخش مهمی از مراقبت شما به شمار می رود که همراه با درمان هایی برای کند کردن، متوقف کردن یا از بین بردن سرطان در نظر گرفته شده است.
مراقبت تسکینی بر بهبود احساس شما در طول درمان با مدیریت علائم و حمایت از بیماران و خانواده های آنها با سایر نیازهای غیر پزشکی تمرکز دارد. هر فرد، صرف نظر از سن یا نوع و مرحله سرطان، ممکن است این نوع مراقبت را دریافت کند و اغلب، زمانی بهترین نتیجه را دارد که بلافاصله پس از تشخیص سرطان شروع شود. افرادی که مراقبت های حمایتی را همزمان با درمان سرطان دریافت می کنند، اغلب علائم شدید کمتر و کیفیت زندگی بهتری دارند.
درمان های حمایتی اغلب شامل تغییرات تغذیه ای، تکنیک های آرامسازی، حمایت عاطفی و معنوی و سایر درمان ها می شوند. همچنین ممکن است درمان های تسکینی مشابه درمان هایی که برای رهایی از سرطان است، مانند شیمی درمانی، جراحی یا پرتودرمانی دریافت کنید.
درمان های زیر ممکن است برای کمک به تسکین علائم سرطان ریه سلول غیر کوچک بکار گرفته شود:
- توموری که در قفسه سینه خونریزی می کند یا راه های ریه را مسدود می کند را می توان با پرتودرمانی کوچک کرد.
- در طول برونکوسکوپی می توان، راه های هوایی که توسط سرطان مسدود شده را برای بهبود تنفس باز کرد.
- جراح یا متخصص ریه می تواند استنتی را برای باز کردن راه هوایی قرار دهد یا از لیزر برای سوزاندن تومور استفاده کند.
- برای درمان درد ناشی از سرطان از داروها استفاده می شود. بسیاری از داروهای مورد استفاده برای درمان درد سرطان، به ویژه مورفین، می توانند تنگی نفس ناشی از سرطان را نیز تسکین دهند.
- می توان از داروها برای توقف سرفه، باز کردن راه های هوایی بسته یا کاهش ترشحات برونش استفاده کرد.
- پردنیزون می تواند التهاب ناشی از سرطان ریه یا پرتودرمانی را کاهش دهد و تنفس را بهبود بخشد. دگزامتازون را می توان برای دردهای ناشی از متاستازهای استخوانی، کاهش التهاب یا ادم ناشی از متاستازهای مغز و نخاع، یا برای بهبود اشتها و افزایش انرژی استفاده کرد.
- اکسیژن اضافی از مخازن کوچک و قابل حمل می تواند به جبران کاهش توانایی ریه در استخراج اکسیژن از هوا کمک کند.
- داروهایی برای تقویت استخوان ها، کاهش درد استخوان و کمک به جلوگیری از متاستازهای استخوانی در آینده در دسترس هستند.
- محرک های اشتها و مکمل های غذایی می توانند اشتها را بهبود بخشند و کاهش وزن را کاهش دهند.
قبل از شروع درمان، با پزشک خود در مورد هر درمان، عوارض جانبی احتمالی و گزینه های مراقبت حمایتی صحبت کنید.
در طول درمان، تیم مراقبت بهداشتی شما ممکن است از شما بخواهد که به سوالاتی در مورد علائم و عوارض جانبی خود پاسخ دهید و هر مشکل را شرح دهید. اگر مشکلی دارید حتما به تیم مراقبت های بهداشتی اطلاع دهید. این به تیم مراقبت های بهداشتی کمک می کند تا هر گونه علائم و عوارض جانبی را در سریع ترین زمان ممکن درمان کنند. همچنین می تواند به جلوگیری از مشکلات جدی تر در آینده کمک کند.
درمان سرطان ریه سلول غیر کوچک بر اساس مرحله یا استیج
ممکن است برای هر مرحله از سرطان ریه سلول غیر کوچک درمان های مختلفی توصیه شود. گزینه های کلی بر اساس استیج سرطان ریه بیماری، در زیر توضیح داده شده است. پزشک تان با شما همکاری خواهد کرد تا یک برنامه درمانی خاص بر اساس تشخیص و نیازهای خاص شما ایجاد کند.
مرحله 1 و 2 سرطان ریه سلول غیر کوچک
به طور کلی مرحله I و مرحله II سرطان ریه سلول غیر کوچک با جراحی درمان می شود. جراحان بسیاری از افراد را با عمل جراحی درمان می کنند.
قبل یا بعد از جراحی، بیمار ممکن است با یک متخصص انکولوژیست نیز ملاقات کند. برخی از افراد مبتلا به تومور بزرگ یا نشانه هایی مبنی بر گسترش تومور به غدد لنفاوی ممکن است از درمان های دارویی بهره ببرند که گاهی اوقات درمان های سیستمیک از جمله شیمی درمانی، ایمونوتراپی و یا درمان های هدفمند نامیده می شوند. ممکن است قبل از جراحی دارو تجویز شود که درمان نئوادجوانت یا درمان القایی نامیده می شود. همچنین ممکن است پس از جراحی، درمان اضافی به نام درمان کمکی انجام شود تا احتمال بازگشت سرطان کاهش یابد.
تصمیم درمانی، اغلب نیاز به بحث چند رشته ای بین جراحان، انکولوژیست های پزشکی، رادیوانکولوژیست ها، رادیولوژیست ها، متخصصین ریه و پاتولوژیست ها دارد. این بحث بعد از اینکه تمام اطلاعات بیوپسی و تصویربرداری اولیه برای بررسی در دسترس قرار گرفت و قبل از شروع جراحی یا درمان سیستمیک انجام می شود.
شیمی درمانی کمکی با سیس پلاتین برای بیماران مبتلا به مرحله اولیه ( stage IA) سرطان ریه سلول غیر کوچک که به طور کامل با جراحی برداشته شده است، توصیه نمی شود. برای مبتلایان به مراحل اولیه سرطان با جهش فعال کننده EGFR، انجمن انکولوژی آمریکا درمان هدفمند با اوزیمرتینیب را تا 3 سال توصیه می کند.
شیمی درمانی کمکی مبتنی بر سیس پلاتین برای بیماران مبتلا به مرحله 2 سرطان ریه سلول غیر کوچک که به طور کامل با جراحی برداشته شده است، توصیه می شود. بیماران مبتلا به مرحله 2 سرطان ریه سلول غیر کوچک باید با پزشک خود در مورد اینکه آیا این درمان برای آنها مناسب است صحبت کنند. اگر جهش فعال کننده EGFR وجود نداشته باشد، ممکن است درمان با اتزولیزوماب تا یک سال توصیه شود، به ویژه اگر بیان PD-L1 تومور بالا باشد. اخیرا FDA همچنین استفاده از پمبرولیزوماب را پس از جراحی در بیماران مبتلا به مرحله IB تا مرحله III از NSCLC تایید کرده است.
برای بیماران مبتلا به سرطان ریه مرحله I یا II که نمی توانند یا ترجیح می دهند تحت عمل جراحی قرار نگیرند، پرتودرمانی پیشرفته یعنی رادیوتراپی استریوتاکتیک ابلیتیو (SABR) یا رادیوتراپی بدن استریوتاکتیک (SBRT) ممکن است کمک کننده باشد.
البته اگر سایز تومور بزرگ باشد، باید از روش پرتودرمانی با شدت تعدیل یافته (IMRT )همزمان با شیمی درمانی استفاده کرد.
مرحله 3 سرطان ریه سلول غیر کوچک
سالانه در مرحله III سرطان ریه سلول غیر کوچک، گزینه های درمانی به اندازه و محل تومور و غدد لنفاوی درگیر بستگی دارد. به طور کلی گزینه های درمان عبارتند از:
- پرتو درمانی
- شیمی درمانی
- ایمونوتراپی
- درمان هدفمند
- عمل جراحی
شیمی درمانی و پرتودرمانی ممکن است با هم انجام شوند که به آن کمورادیوتراپی همزمان می گویند. یا ممکن است یکی پس از دیگری انجام شود که به آن کمورادیوتراپی متوالی sequential می گویند.
اگر سرطان ریه سلول غیر کوچک را در مرحله III نتوان با جراحی برداشت، انجمن نکولوژی آمریکا ASCO رادیوتراپی همزمان با شیمی درمانی مبتنی بر داروهای دسته پلاتین (مثل سیس پلاتین و کاربوپلاتین) را توصیه می کند. اگر کمورادیوتراپی همزمان، رشد سرطان را کند یا متوقف کرده باشد، ایمونوتراپی با دوروالوماب تا یکسال پس از اتمام کمورادیوتراپی توصیه می شود. اگر کمورادیوتراپی همزمان گزینه مناسبی نباشد، ASCO کمورادیوتراپی متوالی را به جای آن توصیه می کند.
اگر بتوان با عمل جراحی تومور و غدد لنفاوی را به طور کامل از بدن خارج کرد و عوارض جانبی و پیامدهای ناشی از جراحی کم باشد، ممکن است جراحی برای برخی از افراد مبتلا به سرطان ریه سلول غیر کوچک در مرحله III یک گزینه مناسب باشد. اگر جراحی گزینه مناسبی باشد، درمان سیستمیک با استفاده از شیمی درمانی، ایمونوتراپی و یا کمورادیوتراپی همزمان معمولاً پیش از جراحی انجام می شود. پس از جراحی، شیمی درمانی مبتنی بر پلاتین و یا اوزیمرتینیب یا آتزولیزوماب ممکن است تجویز شود، از جمله برای افراد مبتلا به جهش های رایج EGFR. اخیرا FDA استفاده از پمبرولیزوماب را پس از جراحی در بیماران مبتلا به مرحله IB تا مرحله III سرطان ریه سلول غیر کوچک تایید کرده است. پرتودرمانی پس از جراحی در برخی موارد که سلول های سرطانی پس از جراحی باقی مانده باشند (مارژین مثبت) و در موارد درگیری وسیع غدد لنفاوی مدیاستن (تومور N2) توصیه می شود.
با تیم درمان خود در مورد بهترین گزینه های درمانی تان صحبت کنید.
سرطان ریه سلول غیر کوچک متاستاتیک یا مرحله 4
اگر سرطان از جایی که شروع شده به قسمت دیگری از بدن گسترش یابد، پزشکان آن را سرطان متاستاتیک می نامند. اگر این اتفاق افتاد، بهتر است با پزشکانی که تجربه درمان سرطان متاستاتیک را دارند مشورت کنید. پزشکان می توانند نظرات متفاوتی در مورد بهترین برنامه درمانی استاندارد داشته باشند. گرفتن نظر دوم (مشاوره با یک پزشک دیگر) پیش از شروع درمان نیز می تواند به تصمیم گیری بهتر به شما کمک کند.
بیماران مبتلا به مرحله IV سرطان ریه سلول غیر کوچک معمولاً جراحی را به عنوان درمان اصلی دریافت نمی کنند. در برخی موارد، ممکن است از پرتو درمانی برای درمان یک علامت خاص یا یک ناحیه خاص مشکل ساز مثل استخوان یا مغز استفاده شود.
افراد مبتلا به مرحله IV این بیماری در معرض خطر بسیار بالایی برای گسترش یا رشد سرطان در مکان دیگری هستند. اکثر بیماران مبتلا به این مرحله از سرطان ریه سلول غیر کوچک درمان های سیستمیک مانند شیمی درمانی، درمان هدفمند یا ایمونوتراپی را دریافت می کنند. مراقبت تسکینی نیز برای کمک به تسکین علائم و عوارض جانبی مهم خواهد بود.
درمان سیستمیک برای سرطان ریه سلول غیر کوچک متاستاتیک یا مرحله 4
هدف درمان های سیستمیک، کوچک کردن سرطان، تسکین ناراحتی ناشی از سرطان، جلوگیری از گسترش بیشتر سرطان و افزایش طول عمر بیمار است. این درمان ها گاهی اوقات می توانند سرطان ریه متاستاتیک را از بین ببرند. با این حال، پزشکان به تجربه دریافته اند که سرطان معمولاً باز می گردد.
ثابت شده است که درمان سیستمیک و مراقبت تسکینی هم طول و هم کیفیت زندگی را برای بیماران مبتلا به مرحله 4 سرطان ریه سلول غیر کوچک بهبود می بخشد. البته اگر سرطان پیشروی کند یا عوارض جانبی شدید زیادی ایجاد کند، ممکن است درمان متوقف شود. در هر صورت، بیماران باید به دریافت مراقبت های تسکینی ادامه دهند.
اولین دارو یا ترکیبی از داروهایی که بیمار مصرف می کند، «خط اول درمان» نامیده می شود که ممکن است با «خط دوم» و «خط سوم» درمان دنبال شود. هیچ درمان خاص یا ترکیبی از درمان ها برای بیماران به طور یکسان موثر نیست. اگر خط اول درمان منجر به بروز عوارض جانبی شدید شود و یا موثر نباشد، پزشک ممکن است تغییر در درمان را توصیه کند. توصیه های ASCO برای درمان های سیستمیک در مورد سرطان ریه سلول غیر کوچک در زیر فهرست شده است. در هر صورت، همه بیماران باید مراقبت های تسکینی دریافت کنند.
درمان متاستازهای مغزی
شیمی درمانی اغلب به اندازه پرتودرمانی یا جراحی برای درمان سرطان ریه سلول غیر کوچک که به مغز گسترش یافته است مؤثر نیست. به همین دلیل، اگر این بیماری به مغز گسترش یافته باشد، معمولاً با پرتودرمانی، جراحی یا هر دو درمان می شود. این می تواند عوارض جانبی مانند ریزش مو، خستگی، قرمزی پوست سر و مشکلات تفکر، حافظه و توجه ایجاد کند. در یک تومور کوچک، نوعی از پرتودرمانی به نام جراحی استریوتاکتیک SRS-FSRT می تواند پرتو را تنها بر روی تومور در مغز متمرکز کند و عوارض جانبی را کاهش دهد.
درمان های هدفمند جدیدتر اثبات کرده اند که می توانند به خوبی برای درمان متاستازهای مغزی به کار گرفته شوند. در افرادی که دارای جهش EGFR در سرطان هستند و هیچ علامتی از متاستازهای مغزی ندارند، درمان با اوزیمرتینیب ممکن است توصیه شود. برای کسانی که دارای جابجایی ALK هستند و هیچ علامتی از متاستازهای مغزی ندارند، ممکن است درمان با الکتینیب، بریگاتینیب یا سریتینیب توصیه شود. به طور مشابه، درمان های هدفمندی که می توانند به مغز نفوذ کنند را می توان در سرطان ریه که دارای جهش های قابل هدف دیگری هستند، مانند RET، ROS1، MET اگزون 14 و غیره استفاده کرد. این ممکن است به بسیاری از بیماران اجازه دهد تا یک درمان سیستمیک برای متاستازهای مغزی داشته باشند و از عوارض جانبی مرتبط با جراحی یا پرتودرمانی مغز جلوگیری کنند یا آن را به تاخیر بیندازند.
در زیر خلاصه ای کلی از زمان و نحوه بکارگیری جراحی و پرتودرمانی برای درمان متاستازهای مغزی آورده شده است:
- افرادی که دارای 1 تا 4 متاستاز مغزی هستند به طور کلی تحت رادیوسرجری استریوتاکتیک (SRS) قرار می گیرند. ولی اگر متاستازهای مغزی بزرگ باشند یا علائمی را به دلیل فشار روی مغز ایجاد کنند و فرد از سلامت عمومی خوبی برخوردار باشد، اغلب تحت عمل جراحی قرار می گیرد و به دنبال آن پرتودرمانی استریوتاکتیک انجام می شود.
- درمان برای افرادی که از سلامت نسبتاً خوبی برخوردارند و دارای بیش از 4 تومور هستند ممکن است شامل پرتودرمانی استریوتاکتیک یا پرتودرمانی کل مغز باشد.
مراقبت تسکینی و حمایتی
همانطور که پیشتر توضیح داده شد، مراقبت های تسکینی و حمایتی نیز برای کمک به تسکین علائم و عوارض جانبی مهم خواهد بود. پرتودرمانی یا جراحی ممکن است برای درمان متاستازهایی که باعث درد یا علائم دیگر می شوند بکار گرفته شود. متاستازهای استخوانی که استخوان های اصلی را ضعیف می کنند را می توان با جراحی درمان کرد و استخوان ها را می توان با استفاده از ایمپلنت های فلزی تقویت کرد.
رمیسیون و احتمال عود
رمیسیون یا پسرفت بیماری زمانی اتفاق می افتد که سرطان در بدن قابل تشخیص نباشد و هیچ علامتی از آن وجود نداشته باشد. این وضعیت را می توان «عاری از شواهد بیماری» یا NED نیز نامید.
رمیسیون ممکن است موقت یا دائمی باشد. این عدم اطمینان باعث می شود بسیاری از افراد نگران بازگشت سرطان باشند. در حالی که بسیاری از موارد رمیسیون دائمی است، اما مهم است که با پزشک خود در مورد احتمال بازگشت سرطان صحبت کنید. درک خطر عود و گزینه های درمانی ممکن است به شما کمک کند در صورت بازگشت سرطان آمادگی بیشتری داشته باشید.
اگر سرطان پس از درمان اولیه عود کند، سرطان عود کننده نامیده می شود. ممکن است در همان مکان (به نام عود موضعی)، یا در نزدیکی محل قبلی (عود منطقه ای)، یا در مکان دیگری (عود دوردست) اتفاق بیافتد. اغلب، زمانی که عود اتفاق افتاد، به آن مرحله IV بیماری گفته می شود.
اگر عود اتفاق بیفتد، یک چرخه آزمایشی جدید دوباره شروع می شود تا هرچه بیشتر در مورد آن اطلاعات کسب شود. پس از انجام این آزمایشات، شما و پزشکتان در مورد گزینه های درمانی صحبت خواهید کرد. اغلب برنامه درمانی شامل درمان های شرح داده شده در بالا مانند جراحی، شیمی درمانی و پرتودرمانی می باشد، اما ممکن است در ترکیب متفاوتی استفاده شوند یا با سرعت متفاوتی انجام شوند. هر طرح درمانی را که انتخاب کنید، مراقبت تسکینی برای تسکین علائم و عوارض جانبی مهم خواهد بود.
انواع پرتودرمانی شامل پرتودرمانی خارجی، پرتودرمانی داخلی (براکی تراپی) و پرتودرمانی سیستمیک می شود.
- پرتودرمانی خارجی: در این نوع پرتودرمانی، پرتوهای نافذ از یک دستگاه شتاب دهنده به بافت های هدف تابیده می شوند. این نوع پرتو درمانی بدون نیاز به بستری شدن در بیمارستان انجام می شود و معمولاً چندین جلسه نیاز دارد.
- پرتودرمانی داخلی (براکی تراپی): در این نوع پرتودرمانی، منابع پرتو در داخل بدن قرار می گیرند. این منابع ممکن است به صورت موقت یا دائم در داخل بدن باقی بمانند.
در پرتودرمانی داخلی موقت، منابع پرتو به صورت موقت در داخل بدن قرار می گیرند و پس از مدت زمان معینی خارج می شوند. این نوع پرتودرمانی معمولاً برای درمان سرطان دهان، سرطان گلو، سرطان پروستات و سرطان واژن استفاده می شود.در پرتودرمانی داخلی دائم، منابع پرتو به صورت دائم در داخل بدن قرار می گیرند و باعث تابیده شدن پروتون های نافذ به بافت های هدف می شوند. این نوع پرتودرمانی برای درمان سرطان های پستان، رحم و ریه استفاده می شود. در ایران اغلب از براکی تراپی موقت استفاده می شود. - پرتودرمانی سیستمیک: در این نوع پرتودرمانی، داروهای حاوی مواد نشاندار شده به بدن تزریق می شوند. این داروها در بدن گردش کرده و به بافت های هدف رسیده و پرتوهای نافذ را به آنها می تابانند. این نوع پرتودرمانی برای درمان بیماری هایی که در سطح بدن گسترده شده اند مؤثر است.
برای برگشت به صفحه اصلی سرطان ریه کلیک کنید.
لینک های مفید:

به نام خدا
بنده مبتلا به سرطان ریه سلول غیرکوچک باEGFR و PD1 مثبت هستم که به زانویم متاستاز کرده است. گرچه در خود ریه دو تا غده لنفاوی زیر هایلوم ریه راست و ساب کارینال درگیر هستند.. دکتر رضوانی انکولوژیست شیراز برام قرص اوسیمرتینیب ۸۰ میلی گرم و دینوسوماب تجویز کرده هر ماه یک آمپول و هر روز یک قرص.
تاکنون قرص ایرانی و امروز قرص بنگلادشی مصرف می کنم اما درد استخوان پای چپم که عمل جراحی شده بود ادامه داره و پای راستم که عود کرده بود تقریبا متوقف شده است.
سئوال: آیا داروی بنگلادشی بهتر از داروی ایرانی است؟
سئوال۲ آیا نیاز به ایمنوتراپی علیه pd1 نبود؟
سئوال۳: این روند درمان ایا مارکری نداره که چک بشه درمان موثر است یا نه؟
سیوال۴: قرص اروپایی خیلی قیمت بالایی دارد و از طریق سازمان غذا و دارو و نهاد های حمایتی چگونه به دست بیارم؟
بسیار ممنونم اگر مرا راهنمایی یا دستور فرمایید
لطفا ایمیل های قبل را حذف فرمایید
هیچ مطالعه مستندی در مورد مقایسه داروهای ایرانی با خارجی انجام نشده لذا نمیشه داروهای بنگلادشی، اروپای یا ایرانی به طور علمی با هم مقایسه کرد. مارکری هم برای ارزیابی پاسخ به درمان این نوع سرطان وجود ندارد .