پرتو درمانی رکتوم
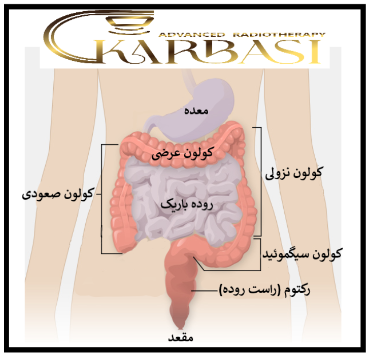 سپس غذای هضم شده وارد روده بزرگ عرضی (کولون عرضی) و سپس روده بزرگ نزولی (کولون نزولی) و در مرحله بعدی وارد کولون سیگموئید (کولون سیگموئید) میشود. در طول مسیر، آب موجود در غذاها جذب بدن شده و کم کم مدفوع شکل گرفته و وارد راست روده (رکتوم) شده و از مقعد دفع میشود.
سپس غذای هضم شده وارد روده بزرگ عرضی (کولون عرضی) و سپس روده بزرگ نزولی (کولون نزولی) و در مرحله بعدی وارد کولون سیگموئید (کولون سیگموئید) میشود. در طول مسیر، آب موجود در غذاها جذب بدن شده و کم کم مدفوع شکل گرفته و وارد راست روده (رکتوم) شده و از مقعد دفع میشود.
آیا سرطان رکتوم قابل درمان است؟
- کمورادیوتراپی، اغلب در سرطان رکتوم قبل از جراحی، برای جلوگیری از کولوستومی (خروج مدفوع از پوست به داخل کیسه) و نیز کاهش احتمال عود سرطان استفاده می شود. کمورادیوتراپی قبل ازعمل جراحی بهتر عمل می کند و عوارض جانبی کمتری نسبت به همین روش (کمورادیوتراپی) پس از جراحی دارد به عنوان مثال نیاز به تعبیه کولوستومی دائمی و مشکلات مرتبط با زخم روده ای ناشی از پرتودرمانی کمتر خواهند بود.
- نکته قابل توجه آن است که تاثیر مثبت رادیوتراپی در کاهش عود در محل اولیه (عود موضعی) از شیمی درمانی بیشتر است. پزشکی که در انجام پرتودرمانی برای درمان سرطان تخصص دارد، رادیوانکولوژیست نامیده می شود. یک برنامه پرتودرمانی معمولاً شامل تعداد مشخصی از جلسات درمانی است که در یک بازه زمانی معین انجام می شود.
- پس درمان معمول سرطان رکتوم شامل کمورادیوتراپی (پرتودرمانی همزمان با شیمی درمانی خفیف) و سپس جراحی و بعدا شیمی درمانی می باشد. اگر کمورادیوتراپی بخوبی انجام شده و در پاتولوژی جراحی ببینیم که تومور به رادیوتراپی پاسخ کامل داده است، می توان بعد از جراحی، شیمی درمانی را انجام نداد که البته این موضوع هنوز مورد توافق همه پزشکان نیست.
- رویکرد جدیدتری برای سرطان رکتوم در حال حاضر برای بیماران خاص مورد استفاده قرار می گیرد که به آن درمان نئوادجوانت کامل (توتال) TNT: Total Neoadjuvant Therapy می گویند. در این پروتوکل TNT، هم کمورادیوتراپی و هم شیمی درمانی (که جمعا حدود 6 ماه به طول می انجامد) قبل از جراحی انجام می شود.
پرتودرمانی رکتوم | رادیوتراپی رکتوم
برای سرطان راست روده یا همان رکتوم، پرتودرمانی یک درمان رایج به شمار می رود و ممکن است در موارد زیر مورد استفاده قرار گیرد:
- رادیوتراپی قبل و یا بعد از جراحی، اغلب همراه با شیمی درمانی، برای کمک به جلوگیری از عود سرطان. بسیاری از پزشکان در حال حاضر از پرتودرمانی قبل از جراحی به نفع بیماران سود می برند، زیرا ممکن است برداشتن سرطان را آسان تر کند، به خصوص اگر اندازه و یا محل سرطان، جراحی را دشوار ساخته باشد. به این درمان نئوادجوانت می گویند. انجام رادیوتراپی قبل از جراحی همچنین می تواند به کاهش احتمال آسیب به ماهیچه های اسفنکتر مقعد در هنگام انجام جراحی کمک کرده و همچنین غدد لنفاوی مجاور را نیز درمان می کنند.
- رادیوتراپی در حین عمل جراحی، دقیقاً به ناحیه ای که تومور در آن قرار داشته، به منظور از بین بردن سلول های سرطانی رکتوم که ممکن است بعد از جراحی، در محل باقی مانده باشند. این روش، پرتودرمانی حین عمل یا IORT نامیده می شود و متاسفانه در ایران IORT برای سرطان رکتوم انجام نمیشود البته روشهای جایگزین خوبی مثل IMRT وجود دارند.
- رادیوتراپی به تنهایی، با یا بدون شیمی درمانی، برای کمک به کنترل سرطان رکتوم در صورتی که فرد از سلامت کافی برای جراحی برخوردار نباشد یا اگر سرطان پیشرفته رکتوم باعث انسداد روده، خونریزی یا درد شود.
- رادیوتراپی برای درمان عود تومور رکتوم
- رادیوتراپی برای درمان متاستاز سرطان رکتوم یعنی وقتی که تومور به نواحی دیگر مانند استخوان ها، ریه ها یا مغز گسترش یافته باشد (متاستاز) که در ادامه مطلب توضیح داده شده است.
انواع پرتودرمانی سرطان رکتوم
پرتودرمانی خارجی (EBRT)
اغلب از EBRT برای درمان سرطان کولون یا رکتوم استفاده می شود بدین ترتیب که تشعشعات از دستگاهی خارج از بدن بر روی سرطان متمرکز می شود. این تکنیک بسیار شبیه گرفتن عکس اشعه ایکس است، اما تشعشع آن شدیدتر است. اینکه یک فرد چند وقت یکبار و چه مدت تحت درمان با پرتودرمانی قرار می گیرد به علت پرتودرمانی و عوامل دیگر بستگی دارد. پرتودرمانی معمولاً 5 روز در هفته به مدت چند هفته انجام می شود. روش های جدیدتر EBRT، مانند پرتودرمانی سه بعدی کانفورمال (3D-CRT)که مجهز به IGRT باشد، و یا پرتودرمانی با شدت تعدیل یافته (IMRT)، در درمان سرطان رکتوم بسیار کمک کننده هستند و تومور، در عین سالم باقی ماندن بافت های اطراف، کاملا نابود میشود. انجام پرتودرمانی فوق دقیق پرتودرمانی استریوتاکتیک (SBRT) برای آن دسته از سرطان های کولون یا رکتوم که به ریه ها یا کبد یا مغز یا استخوان گسترش یافته اند کمک شایانی می کند. این روش معمولاً در صورتی استفاده می شود که تعداد کمی تومور وجود داشته باشد و همچنین جراحی گزینه مناسبی نباشد. این نوع پرتودرمانی دوز دقیق و بزرگی از پرتو را به یک منطقه کوچک هدایت کرده و می تواند منجر به علاج کامل بیماری در کبد و ریه شود. با این حال، همه سرطان هایی که به کبد یا ریه ها گسترش یافته اند را نمی توان با این روش درمان کرد.پرتودرمانی داخلی (براکی تراپی)
برای این درمان، یک منبع رادیواکتیو در داخل راست روده در کنار یا داخل تومور قرار داده می شود. این امر اجازه می دهد تا اشعه بدون عبور از پوست و سایر بافت های شکم به راست روده برسد.- رادیوتراپی اندوکاویتاری: برای این درمان، یک دستگاه بالون مانند کوچک، در رکتوم قرار داده می شود تا برای چند دقیقه پرتوهای با شدت بالا ارسال کند. این معمولاً طی 4 جلسه (یا کمتر) انجام می شود که بین هر درمان حدود 2 هفته فاصله است. این نوع درمان گاهی اوقات همراه با پرتودرمانی خارجی انجام می شود.
- براکی تراپی اینترستیشیال: برای این درمان، چند لوله باریک در راست روده و درست داخل تومور قرار داده میشود. سپس مواد رادیواکتیو برای چند دقیقه در لوله ها قرار می گیرند. گاهی اوقات برای درمان افراد مبتلا به سرطان رکتوم که به از سلامت کافی برای جراحی برخوردار نیستند یا سرطانی که در راست روده عود کرده است استفاده می شود. این درمان را می توان چند بار در هفته، به مدت چند هفته انجام داد، اما در عین حال می تواند فقط یک روش یک جلسه ای نیز باشد.
رادیوآمبولیزاسیون
این یک روش کم تهاجمی است که آمبولیزاسیون و پرتودرمانی را برای درمان سرطان رکتوم ترکیب می کند که البته در ایران در دسترس نیست.طول عمر بیماران سرطان رکتوم بعد از عمل
کاهش طول درمان سرطان رکتوم با رادیوتراپی پیشرفته
عوارض پرتو درمانی سرطان رکتوم | عوارض رادیوتراپی رکتوم
چنانچه قرار است پرتودرمانی انجام دهید، بسیار حائز اهمیت است که از پزشک خود در مورد عوارض جانبی احتمالی کوتاه مدت و بلندمدت سوال کنید و مطلع شوید که رادیوتراپی چه کمکی به شما میکند. عوارض جانبی احتمالی پرتودرمانی برای سرطان رکتوم می تواند شامل موارد زیر باشد:
- سوزش پوست در محلی که پرتوهای تشعشع را هدف قرار داده اند، که می تواند از قرمزی تا تاول و پوسته اندازی متغیر باشد.
- حالت تهوع خفیف
- تحریک رکتوم، که می تواند منجر به اسهال، حرکات روده یا وجود خون در مدفوع شود
- بی اختیاری موقت روده (نشت موقت مدفوع) که البته نادر است
- تحریک مثانه، که می تواند باعث تکرر ادرار، سوزش یا درد هنگام ادرار کردن، یا وجود خون در ادرار شود
- خستگی یا بی اشتهایی
- اختلالات جنسی (مشکلات نعوظ در مردان و تحریک واژن در زنان)
- اسکار، فیبروز (سفتی) و چسبندگی که باعث می شود بافت های ناحیه تحت درمان به یکدیگر بچسبند
همچنین ناباروری در خانمها ممکن است پس از پرتودرمانی لگن رخ دهد. قبل از شروع درمان، با پزشک خود در مورد احتمال تاثیر این درمان بر سلامت جنسی و باروری و گزینه های موجود برای حفظ باروری صحبت کنید.
اگر رادیوتراپی به درستی انجام شود عوارض کمی خواهد داشت و اکثر عوارض جانبی مدتی پس از پایان درمان بهبود می یابند، به خصوص اینکه برای کاهش عوارض، انجام IMRT برای تومور های خیلی نزدیک به مقعد پیشنهاد میشود. پرتودرمانی یا رادیوتراپی یکی از روش های اصلی درمان سرطان پروستات است برای اطلاع از پرتودرمانی سرطان پروستات یا رادیوتراپی سرطان پروستات روی لینک مقاله کلیک کنید.
اطلاعات بیشتر در مورد پرتو درمانی
برای کسب اطلاعات بیشتر در مورد نحوه استفاده از پرتو برای درمان سرطان، به پرتودرمانی مراجعه کنید.
برای آشنایی با برخی از عوارض جانبی ذکر شده در اینجا و نحوه مدیریت آنها، به مدیریت عوارض جانبی مرتبط با سرطان مراجعه



پیش آقای دکتر برای رکتوم پرتو درمانی انجام دادم در طول دوره درمان هیچ عارضه ای نداشتم و طی چکاپ های انجام شده بهبودی کامل حاصل شده
۲۸ جلسه پرتو درمانی رکتوم در مرکز پیامبران پیش اقای دکتر انجام دادم اقای دکتر و منشی ایشون همیشه پاسخگو بودند حتی در تعطیلات
۲۸ جلسه پرتو درمانی رکتوم در مرکز پیامبران پیش اقای دکتر انجام دادم اقای دکتر و منشی ایشون همیشه پاسخگو بودند حتی در تعطیلات و عارضه خاصی نداشتم